Экстракорпоральное оплодотворение (ЭКО)
 Экстракорпоральное оплодотворение (ЭКО) представляет собой оплодотворение яйцеклетки женщины сперматозоидом мужчины в лабораторных условиях в пробирке. Термин «экстракорпоральный» значит «снаружи». Термин «оплодотворение» означает, что сперматозоид прикрепился к яйцеклетке и проник в нее. Этот термин в научной литературе обозначают также IVF (in vitro fertilisation).
Экстракорпоральное оплодотворение (ЭКО) представляет собой оплодотворение яйцеклетки женщины сперматозоидом мужчины в лабораторных условиях в пробирке. Термин «экстракорпоральный» значит «снаружи». Термин «оплодотворение» означает, что сперматозоид прикрепился к яйцеклетке и проник в нее. Этот термин в научной литературе обозначают также IVF (in vitro fertilisation).
В естественных условиях сперматозоид оплодотворяет яйцеклетку внутри женского организма. После чего оплодотворенная яйцеклетка прикрепляется к стенке матки и растет, а спустя 40 недель рождается ребенок. Такой процесс называется естественным или самостоятельным оплодотворением.
В отличие от более простого процесса искусственной инсеминации, при котором сперма вводится в матку и происходит естественное оплодотворение, при ЭКО соединение яйцеклетки и сперматозоида производится в пробирке в лабораторных условиях. После образования здорового эмбриона его помещают в матку.
История ЭКО
В данное время термин «экстракорпоральное оплодотворение (ЭКО)» стал практически бытовым. Не так давно ЭКО считалось таинственной процедурой, благодаря которой появлялись дети «из пробирки». Первым ребенком, который был зачат вне матки матери, была Луиза Браун, рожденная в Англии в 1978 г. Сейчас же эта процедура успешно проводится каждый день в тысячах клиник по всему миру.
За разработку технологии искусственного оплодотворения ЭКО, которая совершила революцию в борьбе с бесплодием, её создатель Роберт Эдвардс получил в 2010 году Нобелевскую премию по физиологии и медицине.
Лечение бесплодия с помощью ЭКО
Экстракорпоральное оплодотворение – одна из ВРТ (вспомогательных репродуктивных технологий), применяемых в медицине для наступления беременности. Обычно этот метод лечения бесплодия используют, если другие, более дешевые репродуктивные технологии оказываются нерезультативными.
Существует пять основных этапов ЭКО:
Этап 1. Стимуляция (или суперовуляция).
Женщинам назначают препараты, повышающие фертильность (плодовитость), стимулируя выработку яйцеклеток. Как правило, в женском организме созревает одна яйцеклетка в течение месяца. Благодаря лекарственным средствам в организме одновременно созревает несколько яйцеклеток. В течение этапа стимуляции женщина регулярно проходит трансвагинальное УЗИ для контроля яичников и сдает анализ крови на уровень гормонов.
Этап 2. Извлечение яйцеклетки.
Для получения яйцеклетки из организма женщины проводится небольшая операция – пункция фолликулов яичника. Операция производится в кабинете врача амбулаторно. Женщине дают обезболивающий препарат, благодаря которому она не чувствует боли. Контролируя процесс с помощью ультразвукового изображения, врач трансвагинально вводит тонкую иглу в яичник и фолликул, в котором содержится яйцеклетка. Игла подсоединена к аспирационному прибору, который одновременно извлекает (отсасывает) яйцеклетку и жидкость из каждого фолликула. Такая процедура проводится для каждого яичника. После операции у женщины может возникать спазматическая боль, но, как правило, она длится не более одного дня. Достаточно редко для извлечения яйцеклетки требуется тазовая лапароскопия.
Если организм женщины не способен продуцировать яйцеклетки, существует возможность использования донорских яйцеклеток.
Этап 3. Инсеминация и оплодотворение.
Мужскую сперму добавляют к яйцеклеткам и хранят в контролируемых условиях в специальном сосуде. Смешивание спермы и яйцеклетки называют инсеминацией. Как правило, сперматозоид оплодотворяет яйцеклетку в ближайшие несколько часов после инсеминации. Если врач считает, что шансы на оплодотворение невысоки, сперматозоиды могут вводиться прямо в яйцеклетку при помощи лабораторного оборудования. Этот процесс называется интрацитоплазматической инъекцией сперматозоидов (ИКСИ).
Этап 4. Выращивание эмбриона.
При делении оплодотворенной яйцеклетки образуется эмбрион. Медперсонал регулярно контролирует, правильно ли эмбрион развивается. Через 5 дней эмбрион состоит из нескольких клеток, которые продолжают активно делиться.
Пары, имеющие высокий риск передачи потомству наследственных (генетических) болезней, могут получить генетическую диагностику до вживления яйцеклетки в организм женщины. Эта процедура проводится через 3-4 дня после оплодотворения. В лабораторных условиях из каждого эмбриона извлекают одну клетку и проводят исследование материала на наличие определенных генетических заболеваний.
Этап 5. Перенос эмбриона.
Эмбрионы вводятся в матку женщины через 3-5 дней после извлечения яйцеклетки и оплодотворения. Процедура переноса эмбрионов проходит в кабинете врача, и женщина находится в сознании. Врач вводит тоненькую трубку (катетер) с эмбрионами в матку через влагалище и шейку матки. Если эмбрион прикрепится к слизистой оболочке матки и начнет расти, наступит беременность.
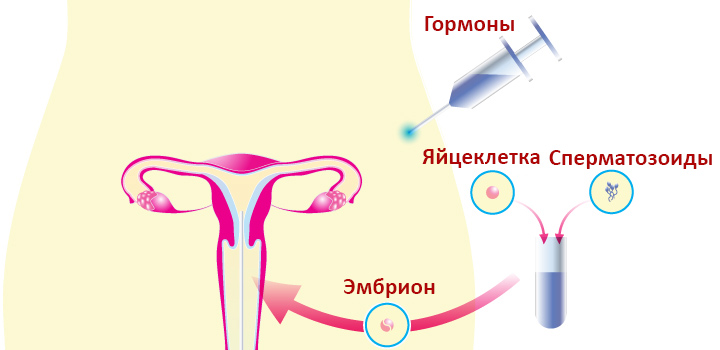
В матку могут поместить сразу несколько эмбрионов, результатом чего может стать появление двойни, тройни и более многоплодной беременности. Определение точного числа помещаемых эмбрионов – довольно сложная задача, которая зависит от множества факторов, включая возраст будущей мамы. Неиспользуемые эмбрионы могут быть заморожены для имплантации или донорской услуги через какое-то время.
Показания для процедуры ЭКО
При лечении бесплодия ЭКО может стать шансом на здоровое потомство для тех пар, которым поставлен следующий диагноз:
- Эндометриоз;
- Мужское бесплодие, включая низкую концентрацию сперматозоидов и обструкцию в репродуктивных органах;
- Непроходимость или повреждение фаллопиевых труб (в результате воспаления тазовых органов или перенесенных операций на репродуктивных органах);
- Проблемы с овуляцией;
- Выработка антител, разрушающих сперматозоиды или яйцеклетки;
- Немолодой возраст женщины (поздний детородный возраст);
- Неспособность сперматозоидов проникать или выживать в слизи шейки матки;
- Невыясненные причины бесплодия.
Экстракорпоральное оплодотворение не будет первичным этапом лечения бесплодия. Более того, его предлагают в случаях неэффективности других методов: препаратов от бесплодия, хирургических операций и искусственной инсеминации.

Если вы полагаете, что у вас есть основания пройти процедуру ЭКО, необходимо очень избирательно подойти к выбору медицинского учреждения. Вот несколько вопросов, которые стоит задать персоналу клиники:
- Какова вероятность наступления беременности после переноса эмбриона в вашей клинике?
- Какова вероятность наступления беременности после переноса эмбриона в вашей клинике для пар нашего возраста и с данной проблемой бесплодия?
- Какой процент рождаемости здоровых детей для пар, которые прошли процедуру ЭКО в вашей клинике?
- Сколько из удачных беременностей были двойнями или многоплодными?
- Сколько стоит процедура, включая стоимость гормональной терапии?
- Сколько будет стоить хранение эмбрионов и как долго их можно хранить?
- Участвуете ли вы в программе донорства яйцеклеток?





К сожалению, количество случаев бесплодия растет с каждым днем. Но и медицина не стоит на месте. Многие, кто проходил эту процедуру, имеют уже положительный результат. Главное не отчаиваться и верить, что всё получится!