Холецистит
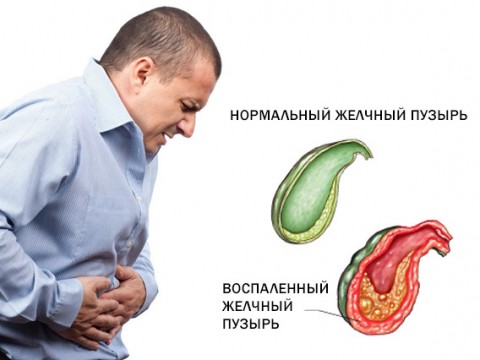
 Холецистит представляет собой воспаление желчного пузыря, которое возникает, чаще всего, из-за блокады желчного протока. Согласно статистике, в большинстве случаев (90%) всему виной камни в пузырном протоке – при этом возникает калькулезный холецистит. В оставшихся 10% случаев холецистит развивается из-за застоя желчи, истощения, последствий травм, сепсиса, долгого применения полного парентерального питания и так далее. Такой холецистит называется бескаменным. Следует учитывать, что в любой своей форме холецистит – крайне опасное заболевание, в особенности если это острый холецистит.
Холецистит представляет собой воспаление желчного пузыря, которое возникает, чаще всего, из-за блокады желчного протока. Согласно статистике, в большинстве случаев (90%) всему виной камни в пузырном протоке – при этом возникает калькулезный холецистит. В оставшихся 10% случаев холецистит развивается из-за застоя желчи, истощения, последствий травм, сепсиса, долгого применения полного парентерального питания и так далее. Такой холецистит называется бескаменным. Следует учитывать, что в любой своей форме холецистит – крайне опасное заболевание, в особенности если это острый холецистит.
Симптомы
Симптомы и признаки холецистита:
- сильные, постоянные боли в верхней части живота справа;
- тошнота;
- рвота;
- боль, которая отдает в спину или в правое плечо;
- болезненность живота при пальпации;
- потливость;
- высокая температура;
- озноб;
- вздутие живота;
- пожелтение белков глаз и кожи (желтуха)
Перечисленные симптомы, в основном, возникают после еды, прежде всего, если еда была обильной и жирной. Одним из наиболее часто встречающихся симптомов холецистита является боль в верхней части живота, хотя у некоторых пациентов симптомы могут отсутствовать. Точный диагноз может быть поставлен после УЗИ органов брюшной полости.
Боль при холецистите похожа на желчные колики, но сильнее и длится более 6-12 часов, обостряясь каждых 15-60 мин., но оставаясь постоянной. Боль может стать мучительной. Большинство людей чувствуют острую боль при пальпации правой верхней части брюшной полости. Глубокие вздохи могут усилить боль. Боль часто отдает в спину или в нижнюю часть правой лопатки. Спустя несколько часов брюшные мышцы с правой стороны могут стать ригидными. У ⅓ пациентов с острым холециститом наблюдается высокая температура, что нетипично для хронического холецистита.

Как правило, облегчение наступает спустя 2-3 дня, а полностью приступ проходит через неделю. Повторные острые приступы сигнализируют о серьезных осложнениях.
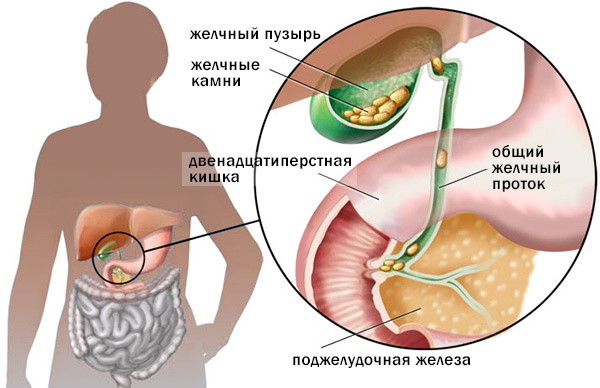
При желтухе, светлом стуле и темной моче вероятно, что общий желчный проток был заблокирован камнем, вызвав скопление резервной желчи в печени (холестаз). Может развиться воспаление поджелудочной железы (панкреатит).
Причины холецистита
Холецистит развивается при воспалении желчного пузыря, которое может вызываться:
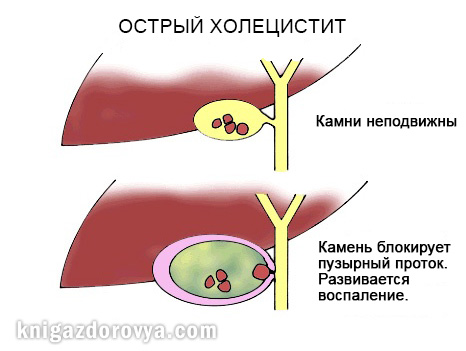
- Желчными камнями. Чаще всего причиной холецистита является присутствие в желчном пузыре камней, блокирующих пузырный проток, по которому течет желчь из желчного пузыря. Это приводит к застою желчи и воспалению желчного пузыря. При наличии желчных камней холецистит называют калькулезным.
- Опухолью. Опухоль может замедлять отток желчи из желчного пузыря, вызывая её застой.
- Закупоркой желчных протоков. Перегибы или рубцы желчных протоков приводят к их закупорке, вызывая холецистит.
Существует два типа холецистита: калькулезный и бескаменный. Оба этих типа относятся к острому холециститу. Калькулезный холецистит – это наиболее распространенный, и обычно менее серьезный вид острого холецистита. На долю калькулезного холецистита приходится около 90% всех случаев.
Калькулезный холецистит возникает, когда основной проток желчного пузыря (пузырный проток) заблокирован желчными камнями или веществом, известным как билиарный сладж. Билиарный сладж представляет собой смесь желчи, мелких кристаллов холестерина и солей кальция. Вследствие блокирования пузырного протока в желчном пузыре накапливается желчь, из-за чего в нем увеличивается давление. Увеличение давления внутри желчного пузыря, в свою очередь, приводит к тому, что желчный пузырь становится воспаленным и опухшим.
Бескаменный холецистит – это, как правило, более серьезная разновидность острого холецистита. При таком диагнозе зачастую необходима немедленная госпитализация в отделение интенсивной терапии (ОИТ).
Бескаменный холецистит обычно развивается как осложнение после тяжелого заболевания, травмы или инфекции, которые наносят ущерб желчному пузырю. К возможным причинам бескаменного холецистита относятся:
- случайное повреждение желчного пузыря при серьезной операции,
- серьезные ожоги или травмы,
- заражение крови (сепсис),
- острое недоедание,
- ВИЧ или СПИД.
Примерно в 1/5 зарегистрированных случаев, воспаление желчного пузыря вызывается бактериями. В таком случае воспаление может спровоцировать более серьезные осложнения острого холецистита, такие как гангренозный холецистит (отмирание тканей внутри желчного пузыря).
Факторы риска
К факторам, которые увеличивают риск развития острого холецистита, относятся:
- желчные камни – наличие камней в желчном пузыре практически гарантирует высокий риск развития калькулезного холецистита;
- избыточный вес (ожирение), при индексе массы тела, равном 30 или выше;
- принадлежность к женскому полу, у женщин в 3 раза больше шансов заработать острый холецистит, чем у мужчин, хотя обычно симптомы холецистита у мужчин проявляются более остро;
- средний возраст, так как случаи острого холецистита чаще всего зарегистрированы у людей от 40 до 60 лет;
- использование противозачаточных таблеток;
- наследственность.
Лечение
Лечением данного заболевания занимаются Гастроэнтеролог и Хирург. Лечение холецистита обычно предполагает госпитализацию для стабилизации воспаления в желчном пузыре. Помимо этого, больному показан покой, внутривенные вливания, корректировка баланса электролитов, инъекции антибиотиков и прием обезболивающих средств. После улучшения врач может посоветовать удалить желчный пузырь в связи с риском частых рецидивов. Пациентам с тяжелым холециститом рекомендуется хирургическое вмешательство (стандартное или лапароскопическое).
В некоторых легких случаях может применяться консервативное медикаментозное лечение для устранения инфекции, воспаления и рассасывания камней в желчном пузыре. Для подавления инфекции применяются антибиотики. Для усиления оттока желчи показано применение желчегонных, спазмолитических препаратов. Больному назначают специальную диету при холецистите.
При подтверждении диагноза острый холецистит желчный пузырь обычно удаляется в течение 24-48 часов после возникновения симптомов, при условии отсутствия противопоказаний (например, заболеваний сердца, легких, или почек). При разрыве желчного пузыря может потребоваться немедленное хирургическое вмешательство.
При хроническом холецистите желчный пузырь обычно удаляется, когда приступ стихает.
При бескаменном холецистите рекомендуется немедленное проведение операции.
Хирургическое удаление желчного пузыря (холецистэктомия) осуществляется с помощью гибкой волоконно-оптической трубки, лапароскопа. Для удаления желчного пузыря, лапароскоп и другие хирургические инструменты вводятся в небольшие разрезы в брюшной полости.
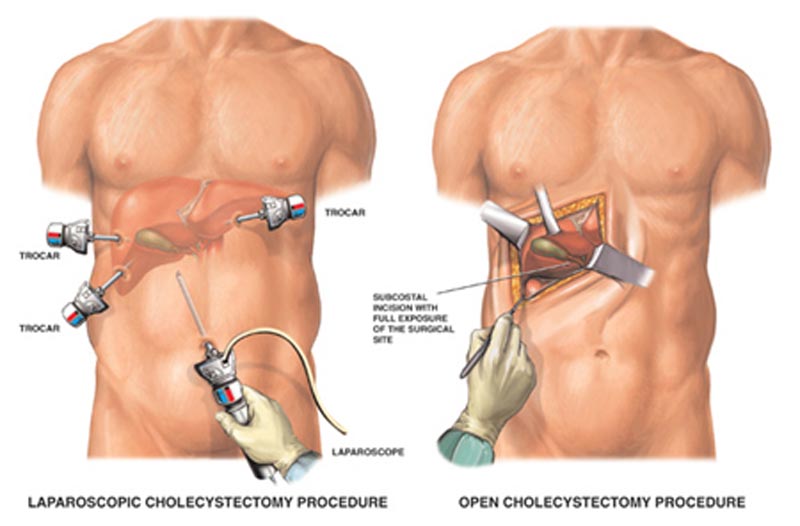
Операция по удалению желчного пузыря
Из-за частых рецидивов, в конечном итоге может потребоваться холецистэктомия – операция по удалению желчного пузыря. Время назначения операции субъективно. Например, при гангрене или перфорации желчного пузыря может потребоваться немедленная операция.
Холецистэктомия чаще всего проводится при помощи миниатюрной видеокамеры, установленной в конце гибкой трубки, позволяеющей хирургу наблюдать за процессом на мониторе и применять специальные хирургические инструменты для удаления желчного пузыря через 4 разреза в брюшной полости (лапароскопическая холецистэктомия).
После холецистэктомии желчь будет поступать из печени непосредственно в тонкую кишку, минуя желчный пузырь. Орган не является жизненно необходимым, а его удаление не влияет на способность переваривать пищу, хотя может вызвать временную диарею.
Профилактика холецистита

Поскольку чаще всего холецистит вызван желчнокаменной болезнью, следующие меры снижают риск развития холецистита:
- Худеть следует медленно. Резкая потеря веса увеличивает риск возникновения желчнокаменной болезни. Худейте не больше, чем на 0,5-1 кг за неделю.
- Поддерживайте здоровый вес. Излишний вес и ожирение увеличивают риск появления камней в желчном пузыре. Уменьшайте количество потребляемых калорий и увеличивайте физическую активность. Достигнув требуемых результатов, продолжайте следить за весом и много двигаться.
- Питайтесь правильно. Жирная пища с низким содержанием клетчатки может увеличивать риск возникновения желчнокаменной болезни. Для уменьшения этого риска как можно чаще добавляйте в свое меню цельнозерновые продукты, фрукты и овощи.